外来待合椅子をリニュアール
3月初旬に外来待合椅子をリニューアルしました。色合いだけでなく、座面の高さなども考慮し、以前よりかなりゆったりしたものになっています。毎日、清掃・消毒もしておりますので、密を避けてご利用ください。


3月初旬に外来待合椅子をリニューアルしました。色合いだけでなく、座面の高さなども考慮し、以前よりかなりゆったりしたものになっています。毎日、清掃・消毒もしておりますので、密を避けてご利用ください。



整形外科 医員
岩井 義之
日本の老年人口は 2020 年には 3,590 万人、2030年には3,667万人、ピークに達する2042年には 3,863 万人になると推計されています。したがって2020年には約25万人、2030年には約30万人、2042年には約32万人の大腿骨頸部/転子部骨折が発生するとされ、日常的に多い骨折となっています。骨折が生じた際は痛みで歩けなくなる方が多いです。レントゲンで判明することが多いですが、不顕性骨折といって転位がない骨折で、レントゲンでは判明せず、MRIなどの精密検査で診断がつくこともあります。その場合は痛いながらも歩けることもあります。不顕性骨折は後々転位することも多く、手術加療となる場合があるため、早期発見が大切です。
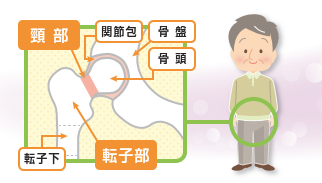
一般的にどの骨折も治療は大きく分けて2つです。手術か、ギプスなどの保存加療です。治療法は部位や折れ方によって変わります。大腿骨は歩行に大きく関与し、歩行できる方については積極的な手術加療を勧めています。保存加療では、痛みで寝たきりとなり、筋力低下し、歩行能力が見込めないことがよくあります。リハビリを行えば立位動作が可能となる方もいらっしゃいます。寝たきりや車いすでの生活が主な方は保存加療を選択される場合もあります。
転倒後無理して生活され、骨折部が大きくずれることでより難しい手術になることがあります。先ほどの不顕性骨折のこともあわせ早期発見が大切です。転倒し、股関節部の痛みが強い場合は無理なさらず、早期の病院受診をお願いします。 患者さん一人一人に合わせた最適な加療ができるよう、日々研鑽を積んでおります。転倒し困った方がいらっしゃれば、お気軽に当院にご相談ください。
栄養科 管理栄養士 須惠 裕子
「かきまわし」とは混ぜご飯のことで、愛知県の郷土料理です。炊き上げたお米と別で味付けした具材をしっかりかき混ぜて作ることから名前がついたと言われています。鶏肉が高価だった時代は、祝いの席などハレの場でふるまわれていましたが、現在では、季節を問わず日常的に食べられています。
(1人分)エネルギー 375kcal/たんぱく質9.8g/塩分1.3g
| 材料 (4人分) | 作り方 |
|---|---|
|
●米 2合 |
① 米は洗って30分ほど水に浸した後、ザルにあげておく。 |

腎臓・泌尿器科 医員
松田 旭央
前立腺は男性のみにある臓器で、膀胱の下で尿道を取り囲むように位置し、精液に含まれる前立腺液をつくっています。早期の前立腺がんは、多くの場合自覚症状がありませんが、尿の出にくさや排尿回数の増加といった症状が出ることもあります。がんや炎症で前立腺組織が壊れると、PSA というたんぱく質が血中に漏れ出すので、血液検査でPSA値を調べることによって前立腺がんの可能性を調べることが可能です。一般的には 0-4ng/mlが正常範囲とされておりますが、年齢や前立腺肥大症、前立腺炎などの影響でも高くなることがあり、10ng/ml以上でもがんが発見されないこともあります。ただし、100ng/mlを超える場合はがんの可能性が非常に高く、遠隔転移も疑われます。PSA値が正常範囲を超える場合は、超音波検査やMRI検査などを追加して総合的に判断し、がんが疑わしい場合は前立腺生検による確定診断を行います。
前立腺がん検診について、本邦では厚生労働省などで明確に定められた指針などはありませんが、50歳以上の方には検診が推奨されるという報告もあります。PSA値が1.0ng/ml以下のような低値であれば数年毎の検査でも問題ありませんが、1.0-4.0ng/ml の場合は 1 年毎の検査が必要です。
前立腺がんの主な治療法は、監視療法、手術、放射線治療、内分泌療法(ホルモン療法)、化学療法と多岐に渡り、また、複数の治療法が選択可能な場合もあります。がんの悪性度や転移の有無
などによって選択可能な治療法は異なりますが、それぞれの治療法にメリット・デメリットがあり、年齢や体の状態、患者さんの希望などを基に最適な治療法を検討していきます。前立腺がんは、早期発見し適切な治療を受けることができれば完治することが出来ます。検診で要精密検査となった場合は、必ず泌尿器科を受診してください。

消化器内科 副部長
伴 尚美
腹痛、食欲不振、腹部膨満感、体重減少、黄疸、糖尿病の発症・増悪、背中の痛み、などがあげられます。初期のころには無症状であることも多く、早期発見が難しいと言われています。
糖尿病の発 症・増悪、膵臓がんの家 族 歴、生活習慣(飲酒・喫煙)、肥満、膵炎、膵のう胞、膵管内乳頭粘液性腫瘍などがあげられます。
血液検査、腹部超音波検査、CT、MRI、また必要に応じて内視鏡的膵管造影検査、超音波内視鏡検査などが行われます。がんの見落としを防ぐために違う検査を相互に組み合わせ総合的な評価が必要です。
膵臓は胃の後ろ側、おなかの深いところにあり、通常の腹部超音波検査ではみえにくいことがあります。超音波内視鏡検査とは、先端に超音波装置のついた内視鏡を胃に挿入し、より近くから膵臓を調べる検査です。これにより、膵臓全体を調べることができ、小さな腫瘍をみつけることができます。
もし腫瘍がみつかった場合は、内視鏡を通して針を膵臓に刺し細胞を取り出す検査が可能です。この細胞を取り出す検査を、超音波内視鏡下穿刺吸引法(EUS-FNA)といいます。当院においても、7年前より超音波内視鏡機器を導入し、微小膵臓がんの診断に役立てています。
※ 膵臓がんは早期発見がいまだ難しいのが現状です。お腹が痛くて胃カメラをしたけど異常がないと言われた方、危険因子のある方、また危険因子がなくても膵臓が気になる方はぜひ一度ご相談ください。
栄養科 管理栄養士 松田 実樹
「つゆはっと」はすいとんの一種で、小麦粉の生地を薄く延ばしてちぎった「はっと」を汁で煮込んだ料理です。「はっと」は、その美味しさから農民が小麦料理を好むあまり、米を作らなくなっては困ると殿様が「ご法度」にしたのが語源であるといわれています。特に宮城県登米地方では、具に名産の油で揚げた麩「油麩」を加えたものが親しまれているそうです。「つゆはっと」を食べて体を温め、寒い冬を乗り越えましょう。
| つゆはっと | 1人分:エネルギー 250kcal たんぱく質4.6g 塩分2.7g |
|---|
| 材料 (2人分) | 作り方 |
|---|---|
|
●小麦粉 70g |
① ボウルに小麦粉を入れ、水を加えて耳たぶ位の柔らかさにこねる。 |

西陣病院 看護部長 佐伯 昭子
新年あけましておめでとうございます。
昨年は日本でオリンピックが開催され活気ある年となるはずでした。新型コロナウイルスの感染症がこれほど影響を及ぼすとは、誰も想像していなかったと思います。我々医療従事者は物資が
十分に無い中、未知の感染症と戦う厳しい状況となり、治療薬やワクチンができるまで気を緩めることができない日々が続いています。
以前から医療業界は少子高齢化社会への対策として、健康寿命の延伸・増加する認知症への対応・多死社会に向けたアドバンスケアプランニングなど、多くの課題に取り組んでいました。これらを見据え、看護協会は看護職の確保と変化する社会への対応能力の向上のため、健康で働き続けられる職場環境づくりや継続教育などに力を入れています。当院でも看護職員が働き、学習できる環境を整えながら、院外でも活躍できる認定看護師を増やし、また入退院支援も強化し、患者さんの入院前・入院中・退院への支援をシームレスに行っていきたいと思っております。新型コロナウイルス感染症対策が加わってしまい、問題は山積していますが、地域貢献できるよう一層取り組んでまいります。本年も何卒よろしくお願いいたします。

昨年5月、西陣病院画像診断センターのMRIが新機種に更新されましたのでこの場をお借りして紹介させていただきます。
昨今、テレビや新聞では、AI(人工知能)や機械学習といったキーワードがトレンドで、毎日のように耳にしますが、今回導入したキャノン製1.5テスラMRIにもディープラーニングを用いた最新技術が搭載されています。原理的なことは難しいので割愛させていただきますが、要は、短時間でノイズの少ない、きれいな画像を撮影することができます。また、MRIでは患者さんにトンネルの中に寝ていただいて撮影するのですが、そのトンネルが従来よりも広くなり、検査中の圧迫感が少なくなっています。さらに検査中にはトンネルの壁面に映像が写る機能が標準装備されています。検査中にその映像を見ていただくことで、患者さんにはリラックスした状態で検査を受けていただけるようになりました。CTや超音波検査と比べてMRIは検査時間も長く、窮屈な姿勢で受けていただかないといけないのですが、新しいMRI装置ではそういった負担を少しでも軽減して、楽に検査を受けていただけると思います。
画像診断センターでは今後も患者さんにとって負担が少なく、診断・治療に役立つ画像検査を提供させていただきます。よろしくお願いいたします。
2020年は全世界が新型コロナウイルス感染症(COVID-19)に翻弄される年となりました。この事は、残念ながら現在も継続されています。西陣病院におきましても最良の対策をもってCOVID-19に挑んでおりますが、有効なワクチンの普及で、一日も早く収束することを願っております。
さて、ご存知のように泌尿器科のスタートは皮膚泌尿器科でした。その後、尿に関連する臓器を扱う科として独立し、今や日本人男性の最多の癌(前立腺癌)を扱うまでになりました。2013年ロボット支援腹腔鏡下前立腺全摘除術、2016年ロボット支援下腎部分切除術が保険収載されてからは、前立腺癌、早期腎癌の開腹手術はそちらに移行しています。最新の放射線療法としての前立腺癌陽子線治療も京都府立医科大学で可能となり、保存的治療面では、ここ数年で注射剤、内服剤とも新薬が次々に承認され、多彩な組み合わせによる治療選択が可能となりました。当院では前立腺肥大症に対しては前立腺蒸散術の器機を一昨年に導入し、良好な成績を上げています。透析医療に関しては、より多くの尿毒素を抜くための方法として水道水から浄化して作製した水を患者さんの体内に入れつつ同時に透析もするオンライン血液透析濾過法を早期より取り入れ順次変更しております。日々進化する新しい技術の導入、習得、新しい知識の蓄積を兼ね備えることに努力を惜しむことはありません。
西陣病院 腎臓・泌尿器科では、泌尿器悪性腫瘍に対する治療はもとより、前立腺肥大症、尿路結石(腎、尿管、膀胱)症、尿路感染症、慢性腎臓病、約400名を有する透析医療等々に主軸を置き今後とも最善の治療の提供をさせていただく所存でございます。本年も何卒よろしくお願い申し上げます。

西陣病院 院長 葛西 恭一
新年あけましておめでとうございます。
皆様には、さわやかな新春をお迎えのことと心よりお喜び申し上げます。皆様のご協力・ご支援により無事に新しい年を迎えることができました。職員一同より皆様への感謝を申しあげますとともに、新しい年が皆様にとって素晴らしい年となりますよう祈念いたします。
新型コロナウイルス感染症(COVID-19)は、1年前の2020年1月に国内で初の感染者が確認されました。以来、2020年は日本・世界がこの未知のウイルスに翻弄され続けた年となりました。当初はこの未知のウイルスに対する感染対策や治療法等すべてが手探りの状態であり、皆様も我々医療者も不安な日々を過ごすこととなりました。特に当院はリスクが高いとされる多くの高齢の患者さんや透析患者さんを診療している医療施設であるため、院内でCOVID-19が発生しないように職員一丸となって感染対策に取り組んでまいりました。このため、外来診察や検査のために当院へ来院された患者さんには、検温や問診の徹底、手指消毒やマスクの着用などにご協力いただきました。また、入院患者さんに対しては面会禁止を継続せざるを得ない状況が現在も続いており、患者さん・ご家族ともに大変不安で不自由な思いを強いております。幸い、今のところ入院中の患者さんに COVID-19の発症はありません。これも当院の感染対策に対する皆様のご理解・ご協力によるものと深く感謝しております。今後は有効で安全なワクチンや治療薬が開発・実用化され、皆様が安心して生活できる状態に1日も早く戻ることができるよう願っております。
本年も当院の基本方針である「地域に密着した良質な医療を提供する」という目標は変わりません。従来通り、一般診療と透析医療を中心に大病院に引けをとらない高いレベルの医療を提供するとともに、急性期病棟、地域包括ケア病棟、障害者病棟を有する当院の特徴を生かし、患者さん個々の療養状況に応じたきめ細かい医療を提供してまいります。また、医療社会福祉課や入退院支援室を中心とした福祉・入退院支援にもこれまで同様注力していく所存です。
「withコロナ」とも呼ばれる新たな時代の幕開けとなるであろう2021年を迎えますが、当院はぶれることなく、地域の患者さんや開業医の先生方との繋がりを大事にすることで地域に愛される病院となるよう引き続き努力してまいりますのでよろしくお願いいたします。