麻酔科 部長 中川 博美
手術の後は「切ったから痛いのは当然」と思っておられませんか。
当院では、麻酔科医や術後疼痛に係る所定の研修を修了した看護師・薬剤師も加わった「術後疼痛管理チーム」が活動をはじめ、「安全で痛みの少ない手術後」をお過ごしいただくことで患者様の順調な術後回復をご支援いたします。
当院では20年ほど前から患者様が安心して安全に手術を受けていただけるように、医師・看護師だけでなく薬剤科・放射線科・臨床工学科・臨床検査科・総務室・経営管理室などの多くの部門が協力して、手術医療にかかわる安全管理業務を行う手術室安全管理委員会が活動してきました。この度、この委員会の活動の一環として、手術中のみならず手術後も患者様に安全で適正な術後疼痛管理をご提供し順調な術後回復につなげていくことを目的にする「術後疼痛管理チーム」を結成いたしました。
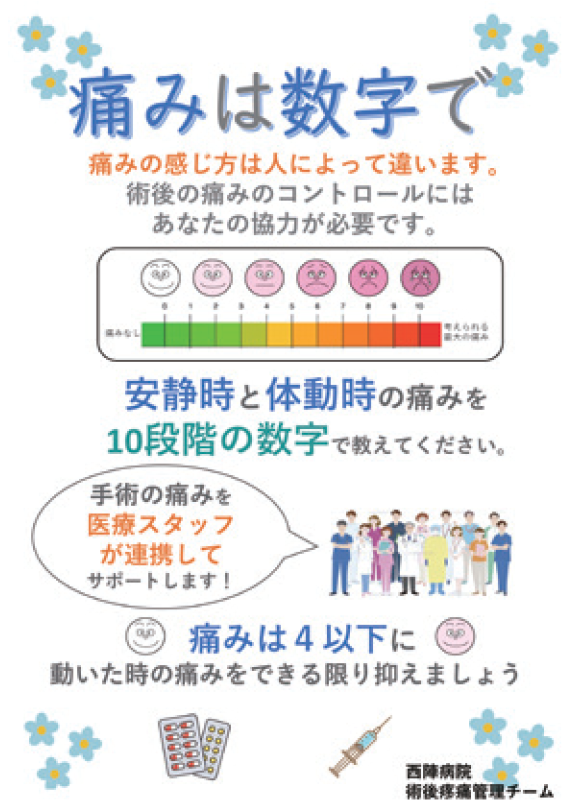
チームメンバーは、麻酔科医、術後疼痛に係わる所定の研修を修了した専任の看護師・薬剤師、主治医、病棟看護師、病棟薬剤師と臨床工学技士から構成されています。チームの回診は、主に硬膜外患者自己管理型持続鎮痛法や経静脈的持続鎮痛法を用いて術後疼痛管理法を施行した患者様が対象となりますが、あまねく術後の患者様からの「痛い」・「気持ちが悪い」などの訴えがあったときの相談窓口としての役割も担っています。患者様には、麻酔科術前外来を受診された際に「術後疼痛管理計画書」を用いて個別の術後疼痛管理法についてご説明させていただきます。また、疼痛評価法(NRS:Numeric rating Scale)に基づき「痛みを数字で表現」していただくようにご協力をお願いいたします。万が一、悪心、嘔吐、かゆみ、下肢のしびれや運動障害などの術後鎮痛法による副作用が発生した場合には、チームメンバーに限らずお近くの医師、看護師、薬剤師にご遠慮なくご相談いただければ早期に対応させていただきます。
手術後は「切ったから痛いのは当然」ではなく、安全な範囲内での十分な術後疼痛管理を行い「手術後もなるべく痛みが少なく辛くないように」お過ごしいただけるように、また、これにより、術後せん妄や混乱に陥ることなくより早く日常の生活に戻り、術後のリハビリテーションにも積極的に取り組んでいただけますように、チームで患者様の順調な術後回復をご支援できればと思っております。
|
|
 |