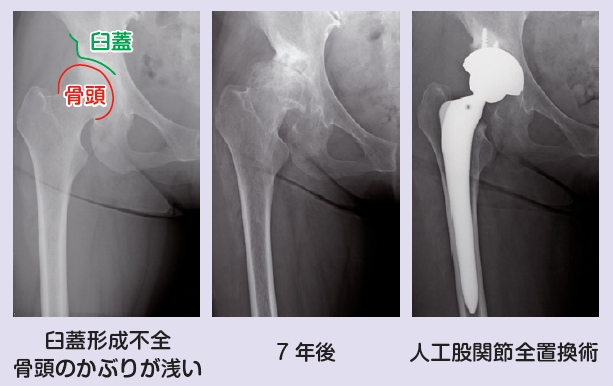
動き始めや歩き始めにももの付け根に違和感があったり痛んだりあるいは靴下が履きにくいなどの症状はありませんか?年齢を重ねるにつれて強くなる股関節の痛みがあれば変形性股関節症かも知れません。原因は「臼蓋」と呼ばれる股関節の屋根が小さく大腿骨頭のかぶりが浅い「臼蓋形成不全」があることが多いです。一度関節軟骨が傷むと回復することは難しく次第に変形が進みます。
治療はまず痛みがある時は消炎鎮痛剤を飲んだり、安静にしたりしますが消炎鎮痛剤は胃腸を荒らしたり腎臓に負担がかかったりするので主に急性期に使用し3ヵ月以上経過した慢性期には他の痛みを抑える薬を使うことが一般的になってきました。他の治療法としては運動療法、温熱療法、装具療法などがあります。変形性股関節症では徐々に股関節の動きが悪くなっていくためストレッチや股関節の動きを拡大するリハビリを行ったり筋力を強化したりします。プールなど水中で歩くことは浮力を生かして股関節の負担が減るためお勧めです。
装具療法では歩行時に杖を使用していただき股関節にかかる負担を減らします。片足で立った時には体重の約3倍の力が股関節にかかると言われています。ですから例えば10kg 減量すればその3倍の30kg の負担が減ることになります。以上のような保存的治療を行っても痛みが強く日常生活に支障が生じる場合は手術を考えます。
50歳までの方は関節を温存する手術を考慮しますが現在では痛みを最も確実にとることのできる人工股関節全置換術を行うことが多くなっています。日本では年間6万件を超える人工股関節全置換術が行われております。脱臼、感染、肺梗塞および骨折などの合併症が合せて数%あり慎重に行う必要がありますが人工股関節の成績は向上してきており15年から20年程度は持つようになってきています。平均寿命も女性で87歳、男性で81歳と伸びてきていますが70歳以上であれば1回の人工関節手術で済む計算になります。手術後は翌日から歩行器を用いて歩き始め、術後3-4週間で1本杖をついて自宅に退院されております。術後3ヵ月も経過するとほとんど痛みはおっしゃられなくなられることが多いです。
痛みが股関節であれば分かりやすいのですがお尻の痛みや大腿の痛み、しびれ感を訴える方もおられます。実際には腰椎からの坐骨神経痛と紛らわしく股関節のレントゲンやMRIを撮影しないと分からないことも少なくありません。ももの付け根の痛みでお悩みの方は毎週木曜日に股関節外来(予約制)を開いておりますのでご気軽にご相談下さい。